Le développement des techniques mini-invasives a permis de transformer la chirurgie du rachis lombaire avec le développement d’une hospitalisation ambulatoire, notamment pour les hernies discales (sciatique et cruralgie). Le rachis lombaire est la zone la plus exposée à l’arthrose et au vieillissement, mais peut aussi être concerné par des fractures de fatigue (spondylolisthesis par lyse isthmique) ou des fractures (ostéoporose).
La chirurgie est indiquée en derniers recours, lorsque les symptômes persistent malgré un traitement médical bien conduit.
Canal Lombaire étroit rétréci
Le but de l’opération est de supprimer la compression des éléments nerveux, en retirant une partie des tissus qui obstruent le canal (formation d’excroissances osseuses, cartilage articulaire, ligaments, voire une partie des disques intervertébraux).
L’intervention se déroule sous anesthésie générale. L’anesthésiste vous en précisera les modalités et le risques. La plupart du temps cette intervention se pratique sur le ventre ou en position genou fléchi.
Une sonde urinaire est très souvent mise en place juste après l’anesthésie pour surveiller la fonction rénale pendant l’opération et/ou éviter un syndrome de rétention urinaire post-opératoire.
Un examen radiologique pratiqué sur la table d’opération, permet de localiser la partie du canal rachidien rétrécie et de déterminer précisément l’emplacement de l’incision cutanée.
L’incision cutanée se fait dans le dos, la longueur de celle-ci dépend du nombre d’étages à opérer, de l’éventuel embonpoint de l’opéré et dans les cas très rares de nécessité de fixer les vertèbres (arthrodèse). Une fois les tissus incisés, le chirurgien écarte les muscles du dos de part et d’autre pour avoir accès au canal. Les actes chirurgicaux peuvent ensuite être différents selon le type de sténose. En fonction du diagnostic, de l’examen clinique et des résultats radiographiques, l’opération va consister à ôter des fragments d’os ou d’articulation de cartilage, de kystes, de ligaments ou une hernie discale un fragment de disque faisant saillie dans le canal. Chaque cas étant différent, les modalités précises de l’intervention vous seront précisées par votre chirurgien.
La libération des éléments nerveux est le geste de base.
En fonction de l’importance de la résection osseuse effectuée ou dans certaines situations (présence par exemple d’un glissement, appelé spondylolisthesis, d’une vertèbre par rapport à une autre en préopératoire), il sera nécessaire d’unir, de coller, de fixer 2 vertèbres l’une par rapport à l’autre. Ce geste, en langage chirurgical, est dénommé arthrodèse. Elle implique le plus souvent l’utilisation d’implants (vis, plaques …etc.) et la réalisation d’une greffe osseuse.
Parfois, l’existence d’un glissement sur plusieurs niveaux ou un antécédent de chirurgie lombaire va nécessiter la réalisation d’une arthrodèse de plusieurs étages, voire comportant parfois des gestes plus compliqués (greffe osseuse antérieure complémentaire à la place du disque, geste de correction d’une déformation, ostéotomie, etc…) dont les principes et les conséquences vous seront expliqués par votre chirurgien.
Discopathie lombaire
Les arthrodèses ont pour objectif de venir retirer totalement un disque et de le remplacer par une cage remplie de greffe osseuse.
Une arthrodèse lombaire conventionnelle peut être réalisée par voie postérieure, par voie antérieure ou par voie latérale.
Les fusions lombaires mini-invasives peuvent être réalisées de la même manière.
Une cage est une entretoise en métal, en carbone ou en plastique médical qui remplace le disque qui a été retiré, et qui va permettre de maintenir l’écartement entre les vertèbres. Ces cages sont remplies d’os naturel ou synthétique qui va « souder » entre elles les vertèbres de façon définitive.

Arthrodèse lombaire latérale
Il existe plusieurs techniques chirurgicales de prise en charge des discopathies. Elles doivent être discutées en fonction du cas de chaque patient. Elles sont réalisées pour la plupart sous anesthésie générale.
S’il existe une nécessité de décompression nerveuse, à cause d’une hernie discale ou d’arthrose en plus de la discopathie, votre chirurgien optera pour une chirurgie par voie postérieure (abord chirurgical dans le dos).
– L’arthrodèse lombaire postérieure consiste à bloquer le ou les niveaux douloureux afin de limiter les mouvements discaux. Cette technique permet d’enlever le disque malade et de le remplacer par des cages contenant de l’os naturel ou artificiel. Ce montage aboutit en quelques mois à la fusion (soudure) des vertèbres concernées et donc d’atténuer les douleurs. Le chirurgien complétera son geste en plaçant 2 vis dans la vertèbre du dessus et 2 vis dans la vertèbre du dessous, reliées entre elles pour stabiliser le montage. Ce type de chirurgie peut se faire par voie postérieure (cicatrice lombaire au milieu) ou postéro-latérale (cicatrices lombaires légèrement décalées).
S’il n’y a pas de nécessité de geste de décompression nerveuse, votre chirurgien pourra discuter une chirurgie par voie antérieure ou latérale (abord chirurgical par le ventre ou par le flanc). Ce type de chirurgie, si elle est possible, permet d’épargner les muscles du dos, et autorise donc une rééducation et une récupération plus rapides.
L’arthrodèse lombaire antérieure consiste à bloquer le ou les niveaux douloureux, comme dans la technique précédente, mais ici le disque est remplacé par une seule grande cage, contenant de l’os ou un substitut osseux, généralement maintenue par une plaque vissée sur les vertèbres.
La prothèse discale permet de remplacer également le disque mais en conservant la mobilité du niveau atteint. Elle s’adresse aux patients dont tous les autres éléments de la colonne vertébrale sont en parfait état (patients jeunes sans arthrose).
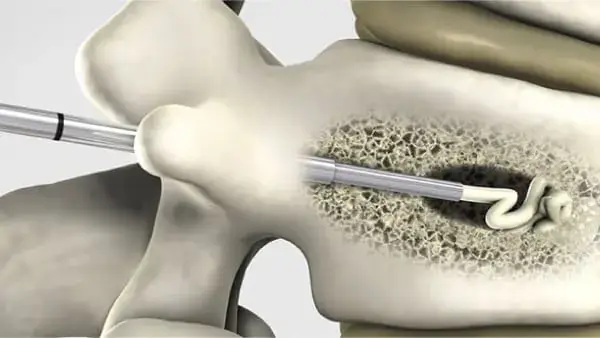
Cimentoplastie
La cimentoplastie rachidienne (ou vertébroplastie) correspond à l’injection d’une résine de renforcement au sein d’une ou plusieurs vertèbre(s).
C’est une technique qui a été développée par un médecin radiologue français en 1987 pour traiter une tumeur vasculaire vertébrale (hémangiome vertébral).
L’indication de cette technique s’est très rapidement élargie vers les fractures et tassements des vertèbres (sur un os ostéoporotique ou sur un os sain) et les métastases rachidiennes.
Le grand avantage de cette technique est d’être mini-invasive, c’est à dire avec une petite ouverture cutanée de moins d’un centimètre, permettant une récupération extrêmement rapide (quelques jours le plus souvent).
Le ciment injecté est une résine, reconstituée sur la table d’intervention. Le chirurgien mélange une poudre avec un liquide formant le ciment, injecté pendant sa phase fluide. Le séchage définitif du ciment dure environ 30 minutes après injection et la douleur rachidienne disparaît généralement en 24 à 48 heures.
Cette phase de séchage dégage de la chaleur (réaction exothermique de 80 à 110°) qui joue un rôle dans la destruction partielle de cellules tumorales. Cependant, le but premier recherché reste toujours celui du renfort mécanique, quelques soit l’indication chirurgicale.
Ces ciments sont parfois résorbables, mais c’est à ce jour rarement le cas. Ils restent donc définitivement dans l’os, et sont parfaitement tolérés.
Comme il n’y a pas de grande ouverture cutanée ou de de lésion musculaire majeure, les infections sont beaucoup plus rares que lors d’une chirurgie conventionnelle.
Ces techniques sont une grande avancée pour la prise en charge des fractures des vertèbres, sur os normal (accident, chute, etc..) ou sur os pathologique (métastases, ostéoporose).
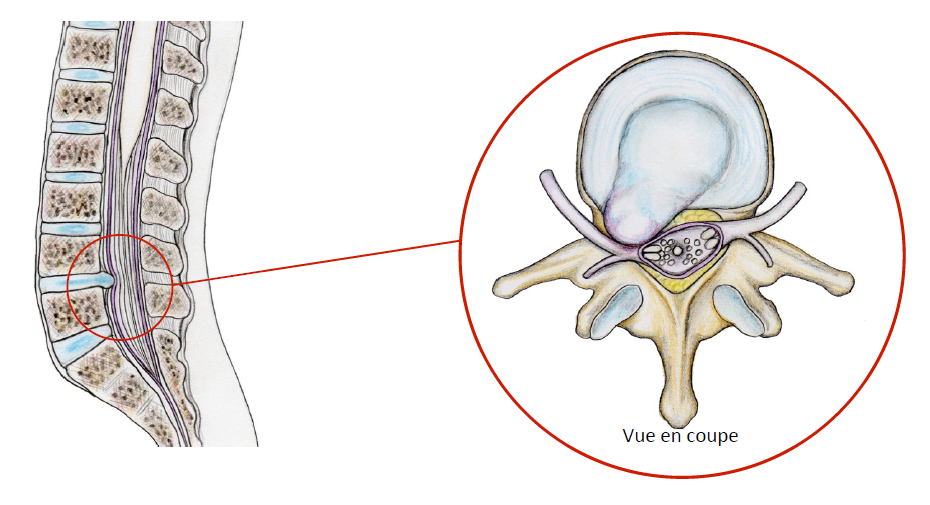
Hernie discale
Le but de l’opération est de décoincer le nerf à l’intérieur de la colonne, en retirant la hernie discale.
L’opération est appelée discectomie lombaire ou ablation de hernie discale lombaire.
Plusieurs méthodes peuvent être proposées par votre chirurgien, selon les caractéristiques de votre hernie. Elles sont réalisées pour la plupart sous anesthésie générale.
La plus classique consiste, dans les cas simples, à faire une cicatrice d’environ 5 cm, de décoller le muscle de la vertèbre, de retirer la hernie et parfois un petit bout de disque. En aucun cas, on ne doit retirer tout le disque. Un drain est parfois posé. L’hospitalisation dure de deux à quelques jours selon les cas.
Par des incisions plus petites (1 à 3 cm), en utilisant un microscope, des loupes ou un endoscope, on peut aussi réaliser cette opération en faisant les mêmes gestes. Ce sont les méthodes mini invasives ou de micro-discectomie. La plupart existe depuis des décennies.
Aucune de ces méthodes, selon les données scientifiques disponibles, n’est supérieure à une autre pour la disparition de la douleur dans la cuisse ou la jambe à un mois après l’opération. Par contre, les techniques mini invasives (ou équivalentes) diminuent le plus souvent la durée d’hospitalisation (un ou deux jours).
Dans des cas bien particuliers votre chirurgien vous expliquera que l’on peut être amené à poser des vis et faire une greffe osseuse associée, et réaliser ainsi une arthrodèse.